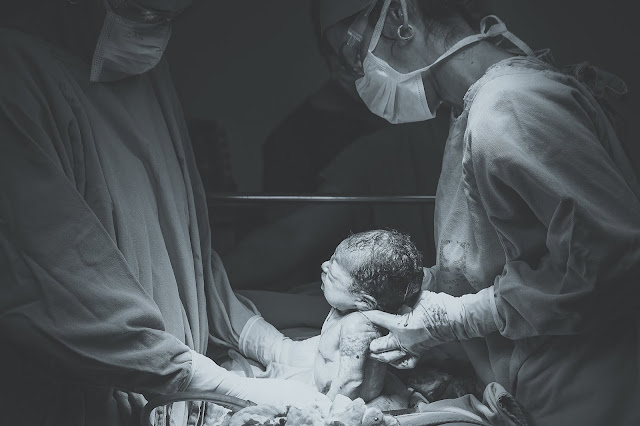
Dicas
Dicas
Como construir um plano de parto
Plano de parto, algo muito debatido e falado neste momento, mas a verdade é que ele existe desde há muito, muito tempo. Diria mesmo, desde que a mulher tem esta capacidade maravilhosa de desenvolver um ser no seu ventre, ou seja desde sempre.
O Plano de Parto sempre existiu. Não no formato escrito, mas desenhado mentalmente em cada mulher, e, muito devagarinho cada uma aprendeu a aproveitar os espaços vazios que os profissionais que colaboravam no seu parto permitiam (ou quando os mesmos se descuidavam), para mostrar como gostaria de ter o seu bebé, amamentar, pegar, tocar, cheirar, qualquer coisa. A Mulher sempre aproveitou qualquer “buraquinho” para manifestar a sua vontade, mas nós profissionais éramos e ainda somos (não todos claro) quase inflexíveis, não querendo sair do registo.
Por “defeito natural”, o ser humano é muito resistente à mudança. Nesse sentido compreendo, e sei que não é fácil para os profissionais que trabalham em obstetrícia (e para outros quaisquer profissionais) fazerem mudanças, assim como sei que é mais fácil falar e exigir à outra pessoa que faça algo, seja por receio que algo corra mal e sejam pedidas responsabilidades, ou por outro motivo. No entanto, a meu ver, há que ter o cuidado de não entrar em fundamentalismos, principalmente quando esta mudança traz mais benefícios que problemas.
Posto isto, para que tudo funcione em harmonia e termine como todos gostamos, é necessária uma boa dose de bom senso em tudo e ainda mais em obstetrícia! Saber esperar, sim, saber esperar para quem exige e sugere mudanças, e saber esperar para quem cuida e ajuda, já diz o ditado “Roma e Pavia não se fizeram num dia”.
Ainda me lembro de um dos meus trabalhos no primeiro ano do curso de enfermagem (e já lá vai algum tempinho, de tal forma que foi escrito à máquina de escrever porque os computadores estavam todos avariados ahahah), em que o tema abordado era o “contacto precoce” (Sabem do que se trata?), claro que não passou do papel durante muitos anos…
Quando cheguei ao bloco de partos, uns bons anos após ter terminado o curso, num dos partos em que fui ajudar a receber o bebé, decidi deixar o bebé um bocadinho em cima da mãe, para o tal “contacto precoce” que ainda estava no meu registo de memória, mas eis que a parteira ficou extremamente nervosa, quase com uma crise de pânico, dizendo para levar o bebé porque ali em cima da mãe ia arrefecer muito e podia ser muito mau.
O tempo passa…
Hoje as maternidades são avaliadas em vários parâmetros e um deles, com muito peso, é se foi feito contacto pele a pele e durante quanto tempo. A confirmação não é só feita pelos registos, mas também em entrevista à mãe.
Foi uma questão de anos é verdade, mas devagarinho lá chegamos, cada profissional ao seu ritmo. Alguns hospitais ainda estão muito atrás. Sei que no Alentejo ainda há maternidades que nem a primeira roupinha deixam os pais levar para o dia mais feliz da sua vida.
Com o Plano de Parto, o percurso é e vai ser exatamente o mesmo. Aliás há cerca de 10 anos, a média de planos de parto que chegavam ao bloco de partos, onde atualmente trabalho, talvez fosse de 2 a 3 por mês. Agora, em 2018, são muitos os que chegam semanalmente e não só da área de abrangência do hospital, mas de vários pontos do país.
Mas afinal o que é um Plano de Parto?
O facto de termos levado o parto para o hospital fez com que as mortes de bebés e mães diminuíssem em muito no nosso país. Nos anos 60 eram muito poucas as mulheres que pariam nos hospitais. Os partos eram assistidos com ajuda das vizinhas e curiosas, sem qualquer formação e preparação para situações de risco. Mas claro que nem tudo são vantagens. Foi excelente esta evolução, mas com avançar do tempo e a sofisticação da tecnologia ao serviço da obstetrícia, o parto foi-se tornando cada vez mais medicalizado e neste momento até diria mesmo informatizado. A mulher deixou de poder ser ela a protagonista do seu parto, para dar esse lugar aos profissionais e às tecnologias.
Quem me conhece sabe que não sou fundamentalista, ao ponto de ser tudo natural e inflexível, e nem com o uso exclusivo das tecnologias ao serviço da saúde obstétrica. Ainda bem que temos esses recursos, mas reconheço que deveríamos usar com bom senso, de acordo com a fisiologia, e juntarmos as duas coisas. Muito mudou, temos de evoluir, temos de sair da zona de conforto, adaptarmo-nos aos novos paradigmas, sim claro, com segurança para todos, mas é importante dar esse passo.
O plano de parto é uma boa oportunidade para os profissionais e utentes fazerem um excelente trabalho de equipa.
Não deverá, de forma nenhuma, ser visto por nós como uma afronta, uma ameaça, mas sim como a oportunidade de pudermos mostrar aquilo em que somo peritos a fazer e fazê-lo em equipa com o casal, colaborar no parto, estar presente, dar segurança, tranquilidade e atuar, apenas quando for necessário. Não é por deixar a mulher/casal expressar as suas vontades, objetivos e tentar ser protagonista do seu parto que o enfermeiro obstetra ou o médico obstetra vai perder o seu estatuto, ou seja lá o que for, antes pelo contrário, vai conseguir desenvolver uma relação muito, muito gratificante com o casal e um reconhecimento inigualável.
Todos nós, que já fomos pais e mães, também tivemos o nosso plano de parto, mas por medo, vergonha ou outra coisa qualquer não o passámos para uma folha, não tivemos coragem de o fazer, não tivemos coragem de o transmitir a ninguém. Provavelmente achámos que nos iriam criticar, desvalorizar e até me atrevo mesmo a dizer, achávamos que iriam gozar connosco, pois é, mas os corajosos trazem o plano de parto escrito. (Confesso que alguns trazem muita coisa mal escrita, exagerada, descontextualizada, confusa, etc e isto porque nos demitimos de ajudar e colaborar com a construção do plano de parto, mas nunca é tarde para desenvolvermos essas competências, em conjunto).
Os que me conhecem devem estar a pensar, “olha passou-se, converteu-se a qualquer coisa, tornou-se fundamentalista!” Não, não me tornei fundamentalista, mas sei que podemos fazer muita coisa de forma bem mais fácil, simples e melhor, como por exemplo tentar respeitar um plano de parto, aceitar um plano de parto, discutir com o casal o plano de parto e se justificar, também sei que temos competências especializadíssimas para atuar nas mais complicadas situações que possam acontecer e com o maior rigor e qualidade. Com recurso a todas e mais algumas tecnologias de forma a que no final de todo o processo tenhamos um casal super feliz e um bebé saudável fazendo com que regressemos a casa, também nós, felizes e motivados para continuar.
O que acontece na maioria das maternidades quando uma mulher grávida apresenta um plano de parto?
Os profissionais tentam fugir ao máximo dele, sei que não são todos (aliás, já são muito menos), no entanto ainda são muitas as barreiras à decisão partilhada com o casal. Os profissionais não estão treinados, nem nas suas formações conseguem desenvolver esta competência.
E a verdade é que está comprovado que é possível informar e envolver os casais aceitando, estimulando e trabalhando com eles o seu plano de parto, qualquer que seja a sua literacia, desde que ajudados por profissionais bem treinados, fornecendo-lhes toda a informação necessária e apoio adequado às tomadas de decisões. Agora pergunto: e será que nós, profissionais de obstetrícia, queremos ou estamos interessados em receber e desenvolver esse treino?
O plano de parto deve, a meu ver, ser algo muito pessoal e não um modelo já pré feito. Deve ser elaborado com ajuda dos profissionais de saúde da área da obstetrícia, ainda que seja algo pessoal, da mulher e do casal, estes deverão discutir e tomar decisões em conjunto.
- Desenhar o percurso que o casal gostaria de fazer para o seu parto e quais as suas expectativas;
- Garantir que a mulher é a principal protagonista do seu parto;
- Ajudar a mulher a compreender todas as etapas do trabalho de parto e parto;
- Sensibilizar os profissionais para as prioridades da mulher;
- Desmedicalizar o mais possível aquilo que é fisiológico, garantindo as condições de segurança para todos;
- Fornecer uma estrutura para o desenvolvimento de uma relação mais sólida e de colaboração com os profissionais;
- Ajudar a mulher/casal a envolver-se na tomada de decisões;
- Tornar profissionais todos os intervenientes flexíveis;
- Ajudar a mulher/casal a compreender e reconhecer e a aceitar as situações que podem mudar o curso do trabalho de parto e parto;
- Garantir bem-estar e tranquilidade da mulher/casal, assim como dos profissionais, fazendo acordos antecipados para a situações consideradas normais e/ou para as de emergência;
- Permitir que a mulher/casal conheça bem os procedimentos médicos utilizados e reflita sobre eles solicitando esclarecimento aos profissionais em caso de dúvidas;
- Ajudar a mulher/casal a compreender que o parto é um evento natural, mas que o seu curso pode mudar de forma repentina e necessitar de recurso a medicamentos e técnicas mais invasivas.
É importante perceber que um plano de parto é um conjunto de desejos da mulher grávida ou do casal, e não um conjunto de regras que não se podem alterar.
Depois de redigido o plano de parto, deverá ser validado com o seu enfermeiro obstetra e/ou enviado para a instituição hospitalar onde pretende ir ter o bebé, ao cuidado da chefia de enfermagem do bloco de partos e diretor do serviço de obstetrícia da instituição escolhida para o parto.
A altura mais adequada para enviar o seu plano de parto é entre as 30 e 34 semanas para que o mesmo possa ser validado e devolverem-lhe um parecer sobre todos os pontos.
Mesmo após estes procedimentos, no dia do parto deverá fazer-se acompanhar do seu plano de parto impresso e entregar ao profissional que a acolher no hospital/bloco de partos.
Tipos de Planos de Parto
São muitos os modelos que podemos encontrar na net, como disse, mas na verdade não há um modelo que seja o melhor, depende um pouco de quem o faz, da instituição para onde o vai enviar, da mulher, do casal, do que pretende, como quer fazer passar a sua mensagem de plano de parto, etc. (Por exemplo, já tive oportunidade de contactar com um plano de parto em forma de banda desenhada, sistema de cruzinhas, texto corrido, por tópicos, escrito por tópicos numa T Shirt, em banda desenhada numa fralda de pano, etc).
De forma a ajudar na escolha da instituição poderá consultar a plataforma (www.birthadvisor.pt) onde encontra as avaliações dos serviços de obstetrícia e assistência ao parto, avaliações feitas por utentes.
Ah, mas já agora, e antes de entrar nas dicas e conselhos para construir o plano, gostaria de fazer um pequeno à parte: nós, enfermeiros e médicos de obstetrícia também temos os nossos planos de parto, já pré feitos, sim é verdade, também com alguns pontos menos flexíveis, algumas regras também, dicas de segurança, sugestões preventivas, etc., os chamados “protocolos”, ou , “normas de procedimentos”, ou seja, são documentos aos quais por vezes também temos de recorrer para nos ajudar na prevenção e na resolução, em segurança, sem consequências graves dos potenciais problemas que podem surgir.
Utilizando de ambas as partes os respetivos “planos de parto” com equilíbrio e bom senso, garantidamente conseguiremos resultados muito, muito bons.
Plano de Parto
Nome da Grávida: _______________________________________________
Nome do Pai / Acompanhante: ______________________________________
Data Provável do Parto: _____________________
Contactos
Pai: __________________________________
Nome da Doula: _________________________________________________
Ex.ª Sra. Enfermeiro/a Chefe, do Bloco de Partos do Hospital ______________
Exº Diretor/a do Serviço de Ginecologia e Obstetrícia do Hospital ____________
Gostaríamos por este meio fazer chegar até à equipa de profissionais, médicos, enfermeiros, Assistentes Operacionais e Administrativos do hospital ________, o nosso Plano de Parto, onde descrevemos os nossos desejos para o trabalho de parto, parto e puerpério e que o mesmo fosse respeitado.
Apesar de estar a ser uma gravidez de baixo risco e vigiada, sem intercorrências, e como tal com um excelente potencial para que tudo possa correr da forma mais fisiológica, compreendemos e aceitamos que no decorrer do trabalho de parto, muitas situações poderão acontecer, as quais poderão necessitar da vossa intervenção, de forma a garantir o meu bem-estar e segurança e do nosso bebé. No entanto, agradeço que me sejam explicados todos os procedimentos e, se possível, discutidos para que todos em equipa possamos tomar uma decisão consciente.
Deixo agora alguns pontos mais específicos que gostaríamos muito que pudessem serem respeitados, se possível:
1. Acompanhante
Gostaria de ter 2 acompanhantes em simultâneo, o pai do bebé e a minha Doula ou a minha irmã.
Sobre o acompanhante:
Escolher o acompanhante poderá não ser uma tarefa muito fácil. Atualmente a família, amigos e a própria sociedade quase que obrigam a que seja o pai do bebé a “assistir ao parto”. Aqui está logo a designação incorreta, “assistir ao parto”, deveríamos sim perguntar quem vai estar a acompanhar e qual o seu plano, o que pretende fazer, o acompanhamento durante todo o processo, se apenas durante o trabalho de parto e parto, ou só durante o trabalho de parto, pois o pai do bebé, ou até mesmo o casal, poderá ter chegado à conclusão que no momento do nascimento, este poderá não se sentir bem e deixará de ser uma ajuda, passando a ser um foco de stress para a grávida. Tudo isto poderá e deve ser falado com o profissional de saúde que acolhe o casal e juntos delinearem a melhor estratégia.
É sabido que a presença de um acompanhante, durante o processo, é uma mais valia, pelo suporte físico e emocional. É um direito que está contemplado na legislação portuguesa, e, isto também se estende neste momento, para a cesariana, sim também nos hospitais públicos (despacho nº 5344-A/2016 – Diário da República nº 76/2016, 1º Suplemento, Serie II de 2016-04-19).
A grávida poderá até não querer acompanhante, ou até ter no seu plano de parto o desejo de ter dois acompanhantes, p. e. a Doula e pai do bebé, ou a mãe e o pai do bebé, ou a irmã e a mãe, etc., podíamos fazer aqui uma série de combinações possíveis, mas resumindo, acho que esta escolha deverá ser a grávida a fazer, sendo discutida com a equipa de profissionais.
Na minha opinião e experiência profissional considero que até 2 acompanhantes, é perfeitamente aceitável, se for esse o desejo da mulher, e se o serviço reunir condições de alojamento que possam garantir a segurança e bem-estar da utente e bebé durante todo o processo.
2. Durante o Trabalho de Parto gostaria de:
- Comer e beber
- Ter liberdade de movimentos
- Utilizar a bola de pilates
- Fazer duches
- CTG sem fios ou de forma intermitente
- Mínimo de “toques Vaginais”
- Sem administração de ocitocina,
- Não fazer analgesia epidural
Nota:
- Aceito ter veia canalizada para algum procedimento necessário, mas sem administração de soro de forma rotineira e de preferência ficar com a mão dominante disponível sem o cateter.
- Enquanto houver condições de segurança gostaria que o trabalho de parto não fosse induzido/acelerado com ocitocina
Sobre Comer e beber durante o trabalho de parto:
A restrição de líquidos e alimentos durante o trabalho de parto é algo enraizado nos nossos serviços de obstetrícia desde há 50 anos, altura em que as mulheres que pariam em ambiente hospitalar, e necessitavam de algum procedimento, este era realizado sob anestesia geral e, como tal era exigido um jejum. Sabe-se atualmente que na grávida, nenhum período de jejum garante o esvaziamento total do estômago, pois os sucos gástricos estão em constante produção. Posto isto, a ingestão de líquidos durante o trabalho de parto ajuda a reduzir a quantidade e o nível de acidez gástrica. Para além disso, importa referir que o recurso à anestesia geral em obstetrícia, comparativamente ao que se passava há alguns anos, praticamente desapareceu, sendo o recurso habitual a anestesia loco regional, mais conhecida por anestesia epidural, até mesmo em algumas situações de urgência.
A organização Mundial de Saúde (OMS), a Sociedade Americana de Anestesiologia (ASA) e o Colégio Americano de Obstetrícia (ACOG), recomendam que sejam oferecidos líquidos às mulheres com gravidez de baixo risco durante o trabalho de parto, a Sociedade Portuguesa de Anestesiologia é omissa sobre esta questão, assumindo, no entanto, que a necessidade de jejum não é uma premissa essencial.
Sobre: Ter Liberdade de movimentos, utilizar a bola de pilates e fazer duches
A grávida poderá recorrer, durante a deambulação, à utilização da bola de pilates e às propriedades fantásticas que o duche, ou banho de imersão oferece durante o trabalho de parto, no relaxamento muscular e alívio da dor, (poderá mesmo utilizar a bola de pilates enquanto está no duche).
Durante a deambulação, a grávida deverá estar monitorizada com sistema sem fios e, na ausência deste sistema, recorrer à monitorização de forma intermitente, por períodos de 30 minutos, ou com recurso ao sistema por dopller portátil.
Sobre: Exames Vaginais (toque)
Deverá conversar com o seu médico/a ou enfermeiro/a sobre este procedimento antes do mesmo decidir fazer, pois é muito comum, na consulta fazerem este toque com o objetivo descolar membranas para induzir o parto sem informarem a grávida e sem o seu consentimento.
Há alturas em que de facto o toque vaginal é um procedimento válido e que poderá de ter de ser feito como por exemplo, quando a grávida vai ao serviço de urgência com contratilidade dolorosa e frequente. Trabalhar no serviço de urgência obstétrica requer não só a prestação de cuidados à mulher, mas também um trabalho de gestão dos internamentos pois as vagas não são ilimitadas e, nas situações de contratilidade dolorosa e regular torna-se importante a decisão ou não de internamento, e até mesmo aconselhamento de técnicas não farmacológicas que possam promover o conforto e ajudar o trabalho de parto sem recorrer ao internamento precoce.
É importante, para todos, o recurso com frequência ao bom senso, não me parece que por uma avaliação (toque vaginal) no serviço de urgência, que tudo deixe de ser natural e passe para o lado da violência obstétrica ou passemos a desrespeitar aquela mulher.
Apesar disto o número de exames vaginais deve ser reduzido ao estritamente necessário e sempre com o consentimento da utente e o seu esclarecimento.
A Organização Mundial de Saúde tem como recomendação que o número de exames vaginais deverá ser limitado ao estritamente necessário,
O objetivo de ter uma veia canalizada é a administração de terapêutica via endovenosa, como é o caso dos antibióticos, mas apenas nas situações que se justifique. O soro, apesar de não parecer, também é considerado terapêutica e atualmente existe uma utilização excessiva deste durante o trabalho de parto, sem qualquer justificação, apresentando inúmeros riscos para a saúde da utente e bebé.
É aceitável que se possa deixar apenas a veia canalizada sem soro a perfundir para o caso de ser necessário administrar alguma medicação.
Sabe-se também que este excesso de soro administrado em contexto de trabalho de parto também vai ter repercussão no peso do bebé, ou seja, após o nascimento ocorre uma perda de peso maior do que a prevista, induzindo os profissionais à introdução precoce de leite artificial e consequentemente uma diminuição no sucesso da amamentação. Ou seja, existe uma relação direta entre a perda de peso no recém-nascido nas primeiras 24 a 48h de vida, e o excesso de fluidoterapia administrado na mãe durante o trabalho de parto. Ocorre maior perda de urina no bebé pelo excesso de fluidos que recebeu através da placenta durante o trabalho de parto.
“Early weight loss nomograms for exclusively breastfed newborns” by Flaherman and colleagues in Pediatrics, volume 135, Issue number 1, January 2015.
“An observational study of associations among maternal fluids during parturition, neonatal output, and breastfed newborn weight loss” by Noel-Weiss and colleagues in International Breastfeeding jornal, volume 6, Issue number 9, in 2011.
3. Período Expulsivo gostaria de:
- Ter a presença dos meus dois acompanhantes;
- Ter um período expulsivo calmo e ao meu ritmo;
- Poder escolher a posição mais confortável para mim;
- Se possível, evitar a episiotomia;
- Clampagem tardia do cordão umbilical, só após parar de pulsar;
- Que fosse o pai do bebé a cortar o cordão.
Sobre: Período Expulsivo
Os esforços expulsivos deverão ser realizados ao ritmo da utente e como lhe der mais jeito,
Apesar de sabermos que a posição vertical para parir é aquela que mais vantagens apresenta, poderá, naquele momento, não ser a mais confortável para a utente e até pode escolher a que menos vantagens apresenta, como a posição de litotomia (deitada com pernas apoiadas nas perneiras). Quero com isto dizer, que o ideal é o profissional de saúde ter a capacidade de se ajustar à necessidade da utente.
Posso deixar como exemplo, e acho que talvez seja dos melhores, a minha experiência profissional, pois como disse, esta não se limita apenas ao ambiente hospitalar, mas também ao pré hospitalar, durante muitos anos na Viatura Médica de Emergência e Reanimação (VMER) em que foram muitos os partos no domicílio, dentro de carros, comboio, no hall de entrada de prédios, ambulância, etc, que tive oportunidade de colaborar, uns a mãe sozinha, com ajuda do pai já tinham a situação resolvida; outros com a ajuda da equipa de emergência médica, e , posso dizer que a estas grávidas que já tinham tido bebé quando chegámos, ninguém fez toque vaginal, não tiveram qualquer perfusão de soro durante o trabalho de parto e comeram e beberam o que lhes apeteceu durante o processo, provavelmente os esforços expulsivos foram sempre realizados ao ritmo da grávida e na posição que lhe era mais confortável.
Sobre: Episiotomia
Começou a ser recomendada, de forma rotineira, por volta de 1918, por dois médicos da área da ginecologia, que chegaram a recomendar a episiotomia a todas as primíparas. A justificação científica assentava na justificação de que a realização da episiotomia prevenia traumas perineais, mortalidade infantil, futuros problemas ginecológicos, tais como prolapsos urogenitais e incontinência urinaria.
A OMS afirma que não existem evidências confiáveis para o uso rotineiro da episiotomia e que o recurso a esta técnica pode causar danos graves. Recomenda o uso limitado desta intervenção.
De forma a evitar o recurso a esta técnica, de forma rotineira, os profissionais deverão estar treinados na técnica que costuma chamar-se de “saber esperar”. Os esforços expulsivos, se tudo estiver a decorrer em segurança, deverão ser muito calmos e ao ritmo da utente, pois garante que o períneo se vá lentamente adaptando e, de forma a facilitar este processo, o profissional pode aplicar calor na zona do períneo e/ou apoiar a distensão do mesmo durante a saída da cabeça do bebé, embora para este último procedimento não haja evidência cientifica que o comprove como uma mais valia, até porque a manipulação excessiva do períneo no período expulsivo pode levar a edema dos tecidos e, consequentemente, e a uma perda da sua elasticidade e muito desconforto para a utente.
Apesar de tudo é importante perceber que podem ocorrer situações em que seja necessário recorrer à realização da episiotomia e a mulher deverá ser sempre informada dessa hipótese, nunca devendo ser feita sem o seu consentimento.
Mais uma vez, posso deixar como exemplo e acho que talvez seja dos melhores, a minha experiência profissional, pois esta não se limita apenas ao ambiente hospitalar, mas também ao pré hospitalar, durante muitos anos na Viatura Médica de Emergência e Reanimação (VMER) em que foram muitos os partos no domicílio, dentro de carros, comboio, no hall de entrada de prédios, ambulância, etc., que tive oportunidade de colaborar, uns a mãe sozinha, com ajuda do pai já tinham a situação resolvida; outros com a ajuda da equipa de emergência médica, e , posso dizer que a estas grávidas que já tinham tido bebé quando chegámos, ninguém fez toque vaginal, não tiveram qualquer perfusão de soro durante o trabalho de parto e comeram e beberam o que lhes apeteceu durante o processo; provavelmente os esforços expulsivos foram sempre realizados ao ritmo da grávida, e na posição que lhe era mais confortável, sendo que em nenhum dos casos foi feita episiotomia, sim algumas tinham lacerações, mas muito pequenas.
Sobre: Clampagem tardia do cordão umbilical
Quais são então benefícios da Clampagem tardia do cordão?
- Maior reserva de ferro no momento do nascimento;
- Menor risco de anemia infantil (em alguns países mais de 60% das crianças sofrem de anemia em idade pré-escolar)
- Diminuição de hemorragias intraventriculares em cerca de 60% nos bebés prematuros;
- Redução da prevalência de enterocolite necrosante nos bebés prematuros que são alvo desta prática;
- Diminuição do risco de infeções nos bebés prematuros;
- Mesmo em situações de necessidade de reanimação recomenda-se que esta seja feita precocemente, se possível ainda com o cordão por clampar, desde que o profissional de saúde esteja treinado para esse procedimento.
Alguns profissionais de saúde alegam muitas vezes, que esta prática poderá fazer com que os bebés fiquem mais amarelinhos (Icterícia) e com necessidade de fazer tratamento para a mesma, através de fototerapia. No entanto, sabe-se que não existe risco aumentado para aparecimento de icterícia grave nos bebés a quem fizeram Clampagem tardia do cordão, comparativamente aos tiveram clampagem precoce.
Falando ainda sobre a Clampagem do cordão, por vezes, nalguns planos de parto encontro a vontade de ser o pai a cortar o cordão umbilical, mesmo nas situações de cesariana. Até pode ser possível, mas ainda é algo difícil de colocar em prática, pois a cesariana, ao contrário do que toda a gente, ou a maioria das pessoas pensa e diz, não se trata de um parto, mas sim de uma cirurgia para extração de um bebé e, como tal, todo o ambiente em torno da incisão cirúrgica encontra-se esterilizado. Desde os profissionais de saúde que estão diretamente na cirurgia, encontrando-se com bata e luvas esterilizadas, que previamente fizeram todo um conjunto de procedimentos de higienização rigoroso. Ora, talvez seja pouco prático um pai, sem formação na área de saúde, conseguir efetuar todos estes procedimentos sem interferir na segurança cirúrgica.
Por vezes também encontro descrito a vontade de ser o pai do bebé ou o acompanhante a cortar o cordão umbilical, mesmo nas situações de emergência, mais uma situação que é importante deixar clarificada. Os conceitos de urgência e emergência são muitas vezes colocados no mesmo saco, ou seja, completamente desvalorizados por quem está fora da área profissional de saúde. Em qualquer uma destas situações existe algo que deve ser resolvido de forma rápida (urgência), ou de forma ultrarrápida (emergência) tornando impossível explicar ao pai, ou seja quem for, o procedimento associado ao corte do cordão.
4. Cuidados ao Bebé:
- Após o nascimento gostaria de fazer imediatamente o contacto pele a pele
- Que todos os procedimentos vit K, colírio se necessário, pesagem, identificação e vestir) fossem realizados junto de mim e do pai, se estiverem reunidas as condições de segurança para o bebé
- Aleitamento materno o mais precoce possível
- Alojamento conjunto
Sobre: Contacto Pele a Pele
Antigamente, ou melhor na década de 90, os bebés nasciam e eram separados das suas mães e iam para uma sala denominada berçário, onde ficavam dentro de berços juntamente com outros bebés. Acreditava-se que esta prática deixava as mães mais calmas e podiam assim repousar. Hoje verifica-se que tal prática não oferece benefícios, nem para a mãe nem para o recém-nascido. Felizmente, neste momento está preconizado, logo após o nascimento o contacto pele a pele, sendo o mais recomendado durante pelo menos 1 hora e, posteriormente, o alojamento conjunto e inclusive a prestação de cuidados deverá ser feita junto dos pais.
Vantagens do contacto pele a pele:
- Regularização do padrão respiratório e cardíaco do recém-nascido;
- Estabilização da temperatura corporal do recém-nascido;
- Redução do choro e stress;
- Favorece a adaptação ao meio extrauterino;
- Aumenta o sucesso e a duração do aleitamento materno;
- Fortalece a vinculação mãe-bebé;
- Promove e facilita a colonização (microbioma) através das bactérias da pele da mãe;
- Diminui a probabilidade de ocorrer hemorragia pós-parto devido à produção de ocitocina;
- Sensações mais positivas associadas ao trabalho de parto e parto.
Embora seja mais difícil, em caso de cesariana, devido à área corporal disponível na mãe para fazer o contacto pele a pele ser muito mais reduzida, este é possível na mesma e deve ser feito sempre que possível.
Sobre: Administração de Vit K
A hemorragia no recém-nascido deixou de ser uma grande preocupação desde a introdução da Vit K, no entanto ainda não está totalmente definida qual a forma de prevenir a 100% a doença hemorrágica, que pode ocorrer em qualquer faixa etária, por esse motivo ainda se mantém a indicação para esta ser administrada por via intramuscular.
Por vezes alguns pais solicitam a administração da vit K por via oral, prática comum em alguns países, mas sem eficácia ainda totalmente garantida e com hipótese de esquecimento de administração uma vez que o esquema mais usado é de administração em 3 doses orais – no dia do nascimento, na 1ª semana de vida e na 4ªsemana.
Sabe-se também que a flora vaginal no momento do parto também tem um papel muito importante na produção da vitamina K.
5. Internamento pós-parto:
- Aleitamento materno exclusivo
- Presença do pai do bebé o máximo tempo possível
- Oferta de leite artificial só com o meu consentimento e explicação do motivo
- Não oferecer chupetas
6. Em caso de Cesariana gostaria de:
- Ter o pai do bebé presente
- Se possível 1 hora antes da cesariana, colocar compressa no interior da vagina para promover a colonização microbioma e aplicar no meu bebé imediatamente após o nascimento
- Anestesia preferencialmente por via epidural
- Membro superior/mão dominante disponível
- Puder fazer contacto pele a pele
- Se possível fazerem clampagem tardia do cordão umbilical
- Ver o bebé imediatamente após a extração mesmo que tenha de ser observado pelo pediatra
Nota:
Compreendo e aceito que caso a cesariana tenha de ser feita em contexto de urgência ou emergência, que estes desejos por motivos de segurança não possam vir a ser atendidos, no entanto e se possível gostaria de ser informada de todos os acontecimentos e procedimentos.